Имплантация

Имплантация
- Имплантология – это одно из направлений в стоматологии, позволяющее надежно и качественно лечить отсутствие зубов у пациентов, при котором проводится восстановление зубов на основе искусственных корней.
- Имплантология – это введение в организм неорганических заменителей утраченных органов. В стоматологии с помощью имплантологии замещают все отсутствующие зубы. Такой заменитель называют имплантатом и изготавливают из металла.
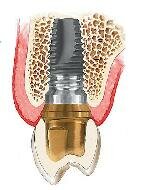
- Зубные имплантанты – небольшие «искусственные корни», вживляемые взамен утраченных. Имплантант сживется с костью и становится твердой опорой для Ваших новых зубов.
- Известно, что в результате потери зубов на кость не оказывается достаточная нагрузка – это приводить к ее атрофии. Со временем появляются морщины вокруг рта, меняется контур лица. Имплантанты будут оказывать нагрузку на кость при жевании, смогут поддерживать губы и щеки, помогут Вам выглядеть достойно и сохранят Ваше лицо.
- В нашей клинике используются имплантанты ведущих фирм, в том числе Replace Select (Nobel Biocare, USA) и Maestro (Bio-Horizon, USA). Их отличительной особенностью является покрытие поверхности имплантанта гидроксиапатитом – материалом, из которого состоит собственная костная ткань организма, что значительно улучшает способность имплантантов к приживлению.
- Наши доктора проводят операции по восстановлению утраченной костной ткани с использованием остеоиндуктивных материалов и пересадкой костного блока.
- Как происходит имплантация?
- Операция по установке имплантата может быть одноэтапной и двухэтапной. Это зависит как от вида устанавливаемого имплантата, так и от целого ряда условий, которые определяет врач при обследовании. Наиболее распространенной является двухэтапная процедура
- Второй этап. Через два-три месяца на нижней челюсти и через 4-6 месяцев на верхней челюсти при помощи зонда определяют расположение внутрикостной части имплантата под слизистой оболочкой. Производится иссечение слизистой оболочки над ним, выкручивают заглушку и ввинчивают формирователь десны, который спустя примерно три недели заменяют опорной головкой (абатментом). Через две-четыре недели на абатмент крепится коронка.
Имплантация одноэтапная методика.
Первостепенным значением при имплантации является принцип атравматической техники проведения операции. Любая операционная рана может зажить первичным натяжением только при соблюдении асептики и выполнении оперативного вмешательства с минимально возможной травматизацией тканей. Атравматическая операционная техника – это проведение ряда мероприятий, предусматривающих правильный выбор оперативного доступа, строгое соблюдение правил препарирования костного ложа, установки имплантата и закрытия операционной раны.
Базовые методики операции – это одно- и двухэтапные методики имплантации.
При одноэтапной методике чаще применяется неразборная конструкция имплантата, у которого опорная головка выступает в полость рта. Препарирование костного ложа осуществляют как при помощи бескровной методики (префоратором) без наложения швов, так и посредством разреза слизистой оболочки и надкостницы, который производится только по гребню альвеолярного отростка, затем отслаивают два слизисто-надкостничных лоскута, устанавливают имплантат и накладывают швы.
Препарирование ложа под пластиночные имплантаты состоит из следующего: производят разрез по гребню альвеолярного отростка, отслаивают слизисто-надкостничные лоскуты, пропиливают компактный слой дисковой пилой вдоль альвеолярного гребня и фиссурным бором формируют канавку, соответствующую по ширине и глубине размерам внутрикостной части имплантата. В сформированное ложе устанавливают имплантат, постукивая хирургическим молотком по рукоятке имплантатоввода. Рану зашивают.
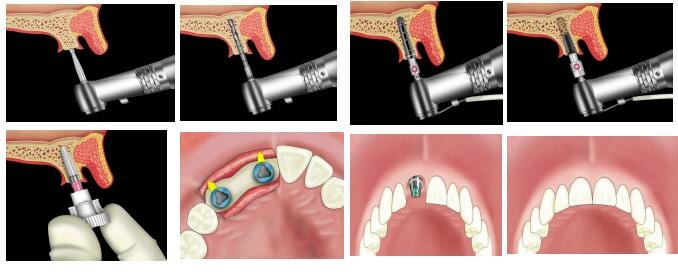
На этих фотографиях отмечена поэтапная установка имплантанта с последуюшей установкой на него металлокерамической коронки.
|
Имплантация двухэтапная методика.
Первостепенным значением при имплантации является принцип атравматической техники проведения операции. Любая операционная рана может зажить первичным натяжением только при соблюдении асептики и выполнении оперативного вмешательства с минимально возможной травматизацией тканей. Атравматическая операционная техника – это проведение ряда мероприятий, предусматривающих правильный выбор оперативного доступа, строгое соблюдение правил препарирования костного ложа, установки имплантата и закрытия операционной раны.
Базовые методики операции – это одно- и двухэтапные методики имплантации.
Базовые методики операции – это одно- и двухэтапные методики имплантации.
Двухэтапная методика состоит в том, что вначале устанавливается внутрикостный элемент, а через определенный период времени на него устанавливается формирователь десневой манжетки, далее может устанавливаться головка (абатмент) или другой ортопедический компонент, предусмотренный конструкцией имплантата. Двухэтапная методика является наиболее распространенной операцией.
I этап. Произведя разрез и отслойку слизисто-надкостничных лоскутов по гребню альвеолярного отростка, приступают к формированию костного ложа. Для препарирования костного ложа под цилиндрические и винтовые имплантаты необходимо сначала шаровидной фрезой сформировать небольшое углубление, которое будет служить маркировкой (маркировку можно не проводить, если применяется сверло с острым углом заточки). Далее сверлом, диаметром не более 2- 2,5 мм препарируют направляющий канал в кости на глубину, соответствующую высоте внутрикостной части имплантата. Расширение направляющего канала производят сверлами, применяя градации инструмента по диаметру (т.е. каждое следующее сверло на 0,5- 1,0 мм больше предыдущего).
Окончательное формирование ложа проводится разверткой или фрезой (для цилиндрических имплантатов) и метчиком (для винтовых имплантатов). Винтовой имплантат вкручивают в сформированное ложе, а цилиндрический – устанавливают с небольшим натягом. При применении комбинированных имплантатов после формирования цилиндрической части ложа фиссурными борами производится препарирование под пластиночную часть. Затем имплантат устанавливают в ложе с небольшим натягом, постукивая хирургическим молотком.
Имплантация Показания и противопоказания
|
Имплантация Относительные противопоказания.
Противопоказания могут быть абсолютными и относительными. Абсолютные противопоказания непосредственно связаны со здоровьем. Они могут проявить себя во время самой операции или в виде различных осложнений, а также сократить срок службы имплантата. Относительные противопоказания имеют отношение к природе и давности системных нарушений и зависят от корректирующего лечения до начала хирургического вмешательства.
Относительные противопоказания.
o пародонтит;
o патологический прикус;
o неудовлетворительная гигиена полости рта;
o предраковые заболевания полости рта;
o наличие металлических имплантатов других органов;
o заболевания височно-нижнечелюстного сустава;
o бруксизм.
Перед имплантацией необходимо получение панорамного снимка челюстей с использованием пластмассовых или восковых шаблонов с закрепленными в них регтгеноконтрастными штифтами или шариками стандартного размера. Такие особенности связаны с необходимостью измерить расстояние от вершины альвеолярного гребня до нижнечелюстного канала, гайморовой пазухи и других анатомических образований.
В некоторых случаях необходимы:
В некоторых случаях необходимы:
- прицельные внутриротовые снимки;
- измерение толщины слизистой оболочки в месте операции и определение ширины альвеолярной части челюсти;
- проведение биопотенциалометрии тканей полости рта, особенно
при протезировании и имплантации с использованием разнородных металлов.
В качестве дополнительных методов могут использоваться гнатодинамометрия, электромиография, допплерофлуометрия и т.д.
Конечно же при выше перечисленных заболеваниях не рекомендуется имплантация в связи с тем что снижен иммунитет и срок службы имплантанта тоже снижается, но при опеределенных условиях можно обсудить имплантацию.
Имплантация Абсолютные противопоказания
Противопоказания могут быть абсолютными и относительными. Абсолютные противопоказания непосредственно связаны со здоровьем. Они могут проявить себя во время самой операции или в виде различных осложнений, а также сократить срок службы имплантата. Относительные противопоказания имеют отношение к природе и давности системных нарушений и зависят от корректирующего лечения до начала хирургического вмешательства.
Абсолютные противопоказания
o декомпенсированные заболевания сердечно-сосудистой системы;
o патология иммунной системы (красная волчанка, полимиозит, тяжелые инфекции, гипоплазия тимуса и паращитовидных желез);
o заболевания костной системы, снижающие репарацию кости (остеопороз, врожденная остеопатия, остеонекроз.дисплазии);
o заболевания эндокринной системы (гипофиз, патология надпочечников, тяжелые формы гипер- и гипотиреоза, гипер- и гипопаратиреоза, сахарный диабет);
o болезни крови (лейкозы, талассемия, лимфогранулематоз, гемолитические анемии);
o заболевания центральной и периферической нервной системы(шизофрения, паранойя, слобоумие, психозы, неврозы, алкоголизм и наркомания);
o злокачественные опухоли;
o туберкулез;
o СПИД и венерические заболевания.
Конечно же при выше перечисленных заболеваниях не рекомендуется имплантация в связи с тем что снижен иммунитет и срок службы имплантанта тоже снижается, но при опеределенных условиях можно обсудить имплантацию
|
Эндодонто-эндооссальная имплантация
Проводится при подвижных или разрушенных зубах. Через канал корня зуба с целью восстановления нормального коронко-корневого соотношения и укрепления зуба вводится штифт с винтовой или фигурной поверхностью. Необходимым условием для вышеуказанной имплантации является наличие как минимум 3 мм здорового периодонта вокруг верхушки корня зуба.При резорбции костной ткани лунок зубов вследствие травматической окклюзии, при периодонтитах, кистах, пародонтитах, при переломах верхней трети корней зубов и коронковой части ниже десневого края, если экстраоральный период времени после вывиха зуба продолжается более 2 часов, одноэтапно проводится реплантация и эндодонто-эндооссальная имплантация, если корни искривлены или отсутствуют анатомические условия проведения имплантата по каналу, осуществляют и эндодонто-эндооссальную имплантацию.При наличии в зубах живой пульпы эндодонто-эндооссальную имплантацию проводят односеансовым методом, но в некоторых случаях вначале пломбируют корневой канал фосфат-цементом, а за тем через 2-3 недели, если не наблюдается признаков воспаления, осуществляют имплантацию.
По рентгенограмме определяют, насколько имплант может быть введён внутрикостно. Сверлом, который должен быть на 0,1 мм больше по диаметру, чем имплантат, проходят канал зуба до его верхушки. Затем сверлом, которое на 0,03-0,05 мм меньше по диаметру, чем имплантат, просверливают канал в костной ткани челюсти до намеченного уровня в соответствии с рентгенограммой. Кровотечение останавливают, применяя холодный физиологический раствор, аминокапроновую кислоту, и если оно не прекращается, то вводят заранее приготовленные турунды, смоченные 3-6% раствором перекиси водорода. После этого специальным измерителем определяют длину канала корня.
Определяют размер эндооссальной части имплантанта, равный разнице между общей длиной сформированного канала, измеренной с помощью аналога имплантата, и длиной канала в корне зуба. На часть имплантата, вводимую в кость, фосфат-цемент не наносят.
Канал корня зуба высушивают эфиром и эндодонто-эндососального имплантант фиксируют цементом. После затвердевания цемента остаток имплантата отрезают.
Аналогичную операцию осуществляют и при введении эндодонто-эндососального имплантанта с культёй, причём в последнем случае необходима высокая точность.
Для укрепления зубов при резекции верхушек их корней, удалении кист или переломе зубов операция проводится принципиально аналогично, но эндодонто-эндососальный имплантат при этом должен быть введён в косную ткань через дефект.
После хорошо проведённой эндодонто-эндооссальной имплантации зуб не должен быть подвижным.
|
История имплантации зубов
|
|
Открытие, которое перевернуло стоматологию...
В 1965 профессор Ингвар Бранемарк возглавлял группу исследователей в Университете Гетеборга (Швеция) проводивших исследования, которые, в конечном счете, привели к открытию явления остеоинтеграции (приживления титана в костной ткани). Исследования Бранемарка были направлены на изучение аспектов восстановления и регенерации кости после травмы, и самое примечательное, что феномен остеоинтеграции (от Латинского os, кость) был открыт совершенно случайно. На основании этого явления был сделан вывод о биоинертности титана, а последующие исследования привели к созданию наиболее прогрессивной системы протезирования за всю мировую историю стоматологии.
Первые научные исследования.
В начале, Бранемарк не намеревался развивать процедуру вживления титановых компонентов в кость, так как его интерес был направлен на изучение воспроизводства и поведения клеток крови in vivo. Тезис его докторской диссертации был основан на изучении кровоснабжения кости и костного мозга, так как в то время было недостаточно информации относительно воспроизводства клеток крови.
Бранемарк хотел изучить регенерацию костной ткани, взаимодействие между костью, костным мозгом и кровью, описать процессы, происходящие в костном мозге после травмы.
Чтобы выполнить эту задачу, он проводил серию экспериментов, в которых использовал маленькую оптическую камеру, которая была хирургическим путем установлена в большеберцовую кость кролика, и исследовал кровоснабжение в кости. Это было первым шагом на пути открытия явления остеоинтеграции.
В качестве корпуса оптической камеры Бранемарк решил использовать титан. Этот металл был обнаружен в 1791, но его чистая форма была получена более чем через 100 лет. Его коммерческое производство требовало развития новых методов механической обработки, чтобы достигнуть той структуры поверхности, которая воспринимается живыми тканями. Титан обладает высокой стойкостью к химическому воздействию, и является более стойким к коррозии, чем безупречная нержавеющая сталь. Благодаря этим свойствам, чистый титан стал идеальным металлом для экспериментов Бранемарка. Кроме того, этот металл был рекомендован хирургом-ортопедом Хансом Эмневсом из Лунда, который исследовал различные металлы, используемые в качестве бедренных протезов. Бранемарк получил образец металла, изготовленного Avesta Jernverk, и начал использовать чистый титан для изготовления камер.
При введении титановой камеры в большеберцовую кость кролика, Бранемарк следовал наиболее щадящей хирургической процедуре, с тем, чтобы произвести на ткани минимальное повреждение. Он полагал, что кость имеет ограниченную способность к заживлению и должна быть обработана так же тщательно, как и другие хрупкие ткани тела, такие как глаз или мозг. Через несколько месяцев экспериментов, Бранемарк доказал, что регенерация кости - это диалоговая функция костной ткани и костного мозга. С другой стороны, он с грустью заметил, что камера, помещенная в большеберцовую кость кролика стала неотъемлемой частью структуры кости и не могла быть повторно использована, таким образом требуя дополнительных затрат на проведение исследований.
Первый пациент.
Через несколько лет, Бранемарк установил и описал основные принципы полного сращения титановой структуры с костью это - высокая точность компонентов и минимальная травма костной ткани, компоненты должны быть полностью стерильны, чтобы избежать инфицирования.
Следующим шагом стало исследование всех биофизических свойств титана, для его применении в медицинских целях. Для получения достоверных результатов нужны были клинические испытания на добровольцах. Первоначально планировалось работать с травмами суставов колена и бедра, полученных в автомобильных авариях. Однако, первые практические испытания, по воле счастливого случая, были проведены для восстановления утраченных зубов. Первый пациент - Госта Ларссон, имеющий долгое время проблемы с зубами, при посещении своего дантиста случайно услышал об исследованиях, проводимых в Университете Gothenburg и решил стать добровольцем в этих ранних исследованиях. Он потерял все зубы на нижней челюсти еще в возрасте 34 года, у него была расщелина неба, деформирована верхняя челюсть и подбородок, он испытывал постоянную боль и значительные трудности при еде и разговоре. Он уже практически смирился с этими проблемами, пока не услышал о новом исследовании.
Несмотря на то, что технологии, которые использовал Бранемарк и его коллеги не были приняты большинством челюстно-лицевых хирургов и травматологов, лечение, проведенное Госта Ларссону, было первым и было успешным. Этому пациенту для фиксации съемного протеза на нижнюю челюсть были установлены 4 имплантата. После проведенного лечения, Ларссон мог жевать, есть и говорить и жил с этим протезом полноценной жизнью, пока не умер в 2006г.
Случайный выбор пациента с проблемами в полости рта для первой имплантации стал отправной точкой для развития совершенно новой отрасли стоматологии - имплантологии. Анатомические и иммунные особенности челюстно-лицевой области дали возможность говорить о наилучшем прогнозе приживления имплантатов именно в челюсти, и о самом долгосрочном их использовании. Однако, враждебное отношение Общества Стоматологов Швеции лично к Бранемарку (Пер Ингвар Бранемарк по образованию не являлся дантистом) тормозило развитие имплантологии. Личные и профессиональные нападки, направленные против Бранемарка, заставили его с большой осторожностью исследовать и внедрять в практику явление остеоинтеграции.
Распространение открытия по всему миру.
Когда Джордж Зарб - один из наиболее влиятельных исследователей в области разработки искусственных заменителей корней зубов (Университет Торонто, Канада), узнал об исследовании, проводимом Бранемарком, он немедленно отправился в Гётебург, где провел шесть месяцев, убеждая Бранемарка поделиться результатами своих исследований с миром. Зарб и его группа были первыми, кто проводил исследования за пределами Швеции параллельно с Бранемарком.
Для того чтобы ускорить распространение концепции остеоинтеграции в 1982 году в Торонто (Канада), на базе одной из стоматологических клиник, при поддержке Университетов Торонто и Гетеборга, была проведена конференция по остеоинтеграции. Зарб лично написал приглашение многим известным исследователям и ученым, приглашая их изучить новую оригинальную методику восстановления зубов.
Большинство стоматологов приняли участие в конференции только из-за приглашения профессора Зарба, и позже отмечали, что они никак не ожидали, что новая технология будет лучше, чем все предыдущие попытки.
Несмотря на 15 лет клинических исследований, и не только в Швеции, Бранемарк был обеспокоен, примет ли высокое стоматологическое общество его презентацию; однако, по завершении конференции, его исследования были высоко оценены, и в течение последующих лет, многие участники этой конференции даже стали его сотрудниками.
С тех пор, несколько всемирно известных институтов присоединились к команде разработчиков и исследователей остеоинтеграции в таких странах как: Соединенные Штаты, Канада, Австралия, Бельгия, Швеция, Испания, Италия, Бразилия, Чили, Япония и Корея.
( по материалам Главы 1 книги " У истоков - Бранемарк и Развитие остеоинтеграции " - McClarence, Элайн - Книги Квинтэссенции, Берлин, Германия, 2003).
|